 © Der Hausarzt
© Der HausarztAbbildung 1
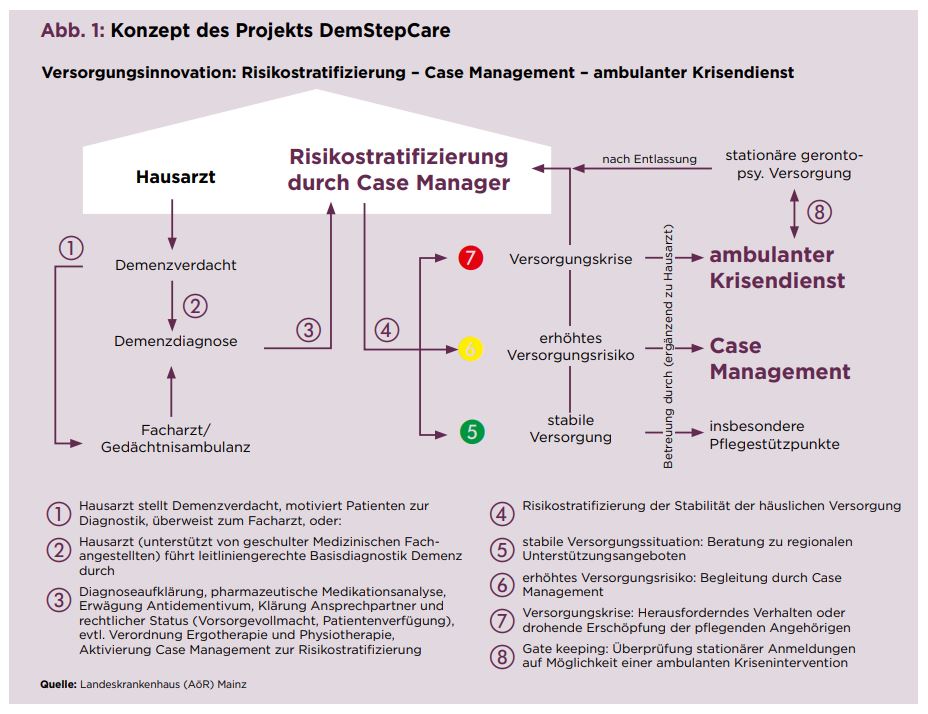
- Die betreuende hausärztliche Praxis wählt die Patienten aus und schreibt sie ein. So kann ein Hausarzt entweder selbstständig eine idealerweise frühzeitige und leitliniengerechte Demenzdiagnostik durchführen oder zwecks Diagnosestellung an einen Facharzt überweisen.
- Sind die Patienten mit der Teilnahme am Modellprojekt einverstanden, wird ein Case Manager in die Koordination der Versorgung eingeschaltet. Dieser führt strukturiert die Beurteilung der häuslichen Versorgungssituation durch und klassifiziert die Versorgungsbedarfe und das Versorgungsrisiko anhand eines Ampelsystems (grün-gelb-rot, vgl. Abb. 1). Ist diese stabil, erhält die betroffene Familie eine Beratung über regionale Hilfs- und Versorgungsmöglichkeiten und einen Hinweis auf den zuständigen Pflegestützpunkt.
- Im Fall eines erhöhten Versorgungsrisikos übernimmt der Case Manager zentrale Aufgaben bei der Organisation und Koordinierung zusätzlicher Versorgungsangebote und bietet eine bedarfsgerechte kontinuierliche Begleitung an, die nicht zuletzt in enger, oft persönlicher Rücksprache mit dem zuständigen Hausarzt erfolgt. Die Kontaktaufnahme des Case Managers erfolgt persönlich, telefonisch und per elektronischer Fallakte.
- Drohen oder manifestieren sich Versorgungskrisen, können Hausarzt oder Case Manager kurzfristig und vorübergehend die aufsuchende Krisenambulanz in Anspruch nehmen. Das multiprofessionelle Team besteht aus Pflegeexperten für kognitive Störungen und Demenz, einem Facharzt für Psychiatrie und Psychotherapie und einem Sozialdienst. Die Ambulanz arbeitet im Zwei-Schicht-System inklusive nächtlicher Rufbereitschaft, sodass sie ständig erreichbar ist. Ziel der Krisenambulanz ist es, bei manifesten oder drohenden Krisen durch zeitnahe Diagnostik und konsekutive Abfolge primär nichtmedikamentöser Interventionen, angelehnt an Serial Trial Intervention, eine ambulante Stabilisierung der Versorgungssituation zu erreichen und eine stationäre Aufnahme zu vermeiden. Das Team betreut die oft sehr belasteten Angehörigen mit. Darüber hinaus arbeitet es verstärkt mit komplementären Diensten zusammen (Pflegestützpunkte, Kommunen, Demenznetzwerke).
- Nicht selten ist Polypharmazie für Verhaltensauffälligkeiten und -änderungen verantwortlich. Klinische Pharmazeuten führen bei jedem Patienten quartalsweise Medikationsanalysen durch und geben Empfehlungen zur Überprüfung auf mögliche Interaktionen und Nebenwirkungen und Anpassung der Medikationsverordnungen. Die Arzneimitteltherapiesicherheit soll hierdurch insgesamt verbessert werden.
- Eine elektronische Fallakte, auf die alle Behandler Zugriff haben und in welcher alle Behandler dokumentieren, vernetzt die multiprofessionellen Akteure (Pflegekräfte, Case Manager, Haus- und Fachärzte) effektiver.
- Hausärzte werden zielgerichtet geschult und fortgebildet, vor allem mit Blick auf eine verbesserte (Früh-)Diagnostik und eine bessere Vernetzung mit regionalen Versorgungsakteuren, aber auch sonstige mit Demenz assoziierte Themenfelder und Krankheitsbilder. Dies soll längerfristig eine günstigere Demenzkompetenz und -sensibilität fördern, die zu verschiedenen Zeitpunkten im Projektverlauf im Zuge der begleitenden Evaluation ermittelt wird.
Projektverlauf
DemStepCare läuft seit Oktober 2019. Das Einzugsgebiet des Modells bezieht sich auf einen Teil des Bundeslands Rheinland-Pfalz. Bislang nahmen 65 Hausärzte teil; trotz Corona-Pandemie konnten über 220 Patienten von dem Versorgungsmodell profitieren.
Geplant ist, die Zahl der Patienten auf mindestens 1.000 zu steigern. Teilnehmende Hausärzte können Patienten mit diagnostizierter Demenz und (falls vorhanden) deren Angehörige, welche der Teilnahme zustimmen, in die Studie einschließen. Voraussetzung sind eine gesicherte Demenzdiagnose und ein Wohnort des Patienten innerhalb des Studiengebiets.
Im Zuge einer prospektiven cluster-randomisierten Studie wurden die teilnehmen Praxen entlang der Demenzsensibilität in eine Interventions- und eine Kontrollgruppe randomisiert.
Die Interventionsgruppe erhält neben einer pharmazeutischen Medikationsanalyse das pflegerische Case Management für Patienten mit erhöhtem Versorgungsrisiko sowie bei Bedarf eine Behandlung durch die aufsuchende 24-h-Krisenambulanz. Sämtliche Hausärzte erhalten Fortbildungen, unter anderem zum Versorgungsnetz und regionalen Unterstützungsmöglichkeiten.
Primäre Endpunkte sind die Reduktion der stationären Behandlungstage, die Verbesserung der Lebensqualität der Patienten und die Reduktion der Belastung der pflegenden Angehörigen. Sekundäre Endpunkte sind die Verbesserung der leitliniengerechten medizinischen Demenzversorgung und der Arzneimitteltherapiesicherheit, die Optimierung des regionalen Versorgungsnetzes und die effizientere Vernetzung und Kommunikation durch die Nutzung einer elektronischen, multiprofessionellen Fallakte.
Die wissenschaftliche Evaluation erfolgt durch die Universität Freiburg (IMBI), das Zentrum für Allgemeinmedizin der Unimedizin Mainz, die Apotheke der Unimedizin Mainz und pflegewissenschaftlich durch das LWL-Klinikum Gütersloh. Erste Ergebnisse werden für Frühjahr 2023 erwartet.
Bisherige Erkenntnisse
Der bisherige Projektverlauf ergab, dass ein intensiver Kontakt zwischen den Hausärzten und Case Managern sinnvoll ist; daher wurde dieser konsequent intensiviert. Im persönlichen Austausch wurden Prozesse entwickelt, um die Patienteneinschreibung zu erleichtern, zum Beispiel regelmäßige Sprechstunden der Case Manager in den Hausarztpraxen. Es ist gelungen, eine gute Versorgungsqualität bei Einhaltung aller notwendigen Hygienestandards aufgrund der Corona-Pandemie zu etablieren.
Insgesamt zeigt sich eine gute Umsetzbarkeit von DemStepCare. Das innovative Modell hat das Potenzial, eine Versorgungslücke zu schließen, indem Hausärzten effektive ambulante Unterstützungsinstrumente zur konsequenten Demenzversorgung und Risikoprävention erhalten.
Bisherige Erfahrungen bestätigen, dass alle involvierten Akteure zufrieden mit den Angeboten sind. Die Case Manager und Mitarbeiter der Krisenambulanz erhalten ein hohes Maß an Anerkennung und positivem Feedback von den Patienten und Angehörigen.
Auch die Rückmeldungen der Hausärzte sind positiv. Eine weiter steigende Zahl von Patienteneinschreibungen ist in den letzten Monaten zu verzeichnen, sodass die Konsortialpartner des Projekts zuversichtlich sind, die avisierten Zielstellungen erreichen zu können.
Interessenkonflikte: Die Autoren haben keine deklariert.
Literatur
- Alzheimer Europe, Luxembourg. EuroCoDe. Prevalence of dementia in Europe. Im Internet: https://www.alzheimer-europe.org/EN/Research/European-Collaboration-on-Dementia/Prevalence-of-dementia/ Prevalence-of-dementia-in-Europe; Stand: 19.06.2018
- Deutsches Ärzteblatt. Deutliche Zunahme an Demenzkranken in Deutschland und Europa erwartet. https://www.aerzteblatt.de/nachrichten/109460/Deutliche-Zunahme-an-Demenzkranken-in-Deutschland-und-Europa-erwartet (letzter Zugriff am 27.09.2020)
- Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN) und Deutsche Gesellschaft für Neurologie (DGN). S3-Leitlinie “Demenzen”. https://www.awmf.org/uploads/tx_szleitlinien/038-013l_S3-Demenzen-2016-07.pdf (letzter Zugriff am 27.09.2020)
- Laux N, Melchinger H, Scheurich A et al. Verbesserte ambulante Demenzversorgung. Das hausarztbasierte rheinland-pfälzische Modellprojekt ‚start-modem‘. Dtsch med Wochenschr 2010; 135: 2175-2180
- Seeher K, Low LF, Reppermund S, Brodaty H. Predictors and outcomes for caregivers of people with mild cognitive impairment: a systematic literature review. Alzheimers Dement. 2013; 9: 346-355
- Thyrian JR, Eichler T, Michalowsky B et al. Community-Dwelling People Screened Positive for Dementia in Primary Care: A Comprehensive, Multivariate Descriptive Analysis Using Data from the DelpHi-Study. J Alzheimers Dis 2016; 52: 609-617
- Thyrian JR, Fiss T, Dreier A et al. Life- and person-centred help in Mecklenburg-Western Pomerania, Germany (DelpHi): study protocol for a randomised controlled trial. Trials 2012; 13: 56
- Geschke K, Scheurich A, Schermuly I et al. Effectivity of early psychosocial counselling for family caregivers in general practitioner based dementia care. Dtsch Med Wochenschr 2012; 137: 2201-2206
- Pimlott NJ, Persaud M, Drummond N et al. Family physicians and dementia in Canada: Part 1. Clinical practice guidelines: awareness, attitudes, and opinions. Can Fam Physician 2009; 55:506–507.e5
- Linden M, Horgas AL, Gilberg R et al. Predicting health care utilization in the very old: The role of physical health, mental health, attitudinal and social factors. J Aging Health 1997; 9: 3-27
- Schers HJ, van den Hoogen H, Bor H et al. Familiarity with a GP and patients’ evaluations of care. A cross-sectional study. Fam Pract 2005; 22: 15-19
- Pentzek M, Abholz HH. Das Übersehen von Demenzen in der Hausarztpraxis. Der Stand der Forschung zu möglichen Einflussfaktoren. In: Essers M, Gerlinger T, Herrmann M et al., Hrsg. Jahrbuch für Kritische Medizin: Demenz als Versorgungsproblem. Berlin: Argument; 2004: 22-39
- Stoppe G, Pirk O, Haupt M. Therapie der Alzheimer-Demenz mit der besten verfügbaren Evidenz – eine Utopie? Gesundheitswesen 2005; 67: 20-26
- Wangler J, Fellgiebel A, Jansky M. Hausärztliche Demenzdiagnostik – Einstellungen, Vorgehensweisen und Herausforderungen von Hausärzten in Rheinland-Pfalz. Dtsch Med Wochenschr 2018; 143: 165-171
- Melchinger H, Machleidt W. Hausärztliche Versorgung von Demenzkranken. Analyse der Ist-Situation und Ansätze für Qualifizierungsmaßnahmen. Nervenheilkunde 2005; 6: 493-498
- Connolly A, Gaehl E, Martin H, Morris J, Purandare N. Underdiagnosis of dementia in primary care: variations in the observed prevalence and comparisons to the expected prevalence. Aging Ment Health 2011; 15: 978-84.
- Boustani M, Callahan CM, Unverzagt FW et al. Implementing a screening and diagnosis program for dementia in primary care. Journal of general internal medicine 2005; 20: 572–577
- Eichler T, Thyrian JR, Hertel J et al. Rates of formal diagnosis in people screened positive for dementia in primary care: results of the DelpHi-Trial. J Alzheimers Dis. 2014; 42:451-458
- Brown CJ, Mutran EJ, Sloane PD et al. Primary care physicians’ knowledge and behavior related to Alzheimer’s disease. J Appl Gerontol 1998; 17: 462-479
- Yaffe MJ, Orzeck P, Barylak L. Family physicians’ perspectives on care of dementia patients and family caregivers. Can Fam Physician 2008; 54: 1008-1015
- Löppönen M, Raiha I, Isoaho R et al. Diagnosing cognitive impairment and dementia in primary health care – a more active approach is needed. Age Ageing 2003; 32: 606-612
- Pentzek M, Wollny A, Wiese B et al. Apart from nihilism and stigma: What influences general practitioners’ accuracy in identifying incident dementia? Am J Geriatr Psychiatry 2009; 17: 965-975
- Wangler J, Jansky M. Dementia Diagnostics in General Practitioner Care. Do General Practitioners Have Reservations? – The Findings of a Qualitative Study in Germany. Wien Med Wochenschr 2020; 170: 230-237
- Wangler J, Fellgiebel A, Mattlinger C et al. Diagnostik und Versorgung der Demenz – eine Herausforderung für die Hausarztmedizin. Z Allg Med 2018; 94: 12-16
- Donath C, Gräßel E, Großfeld-Schmitz M et al. Effects of general practitioner training and family support services on the care of home-dwelling dementia patients – Results of a controlled cluster-randomized study. BMC Health Serv Res 2010; 10: 314.
- Stoppe G. Demenz: Frühdiagnose und ambulante Versorgung. In: Stoppe G, Hrsg. Die Versorgung psychisch kranker alter Menschen. Bestandsaufnahme und Herausforderung für die Versorgungsforschung. Köln: Deutscher Ärzte-Verlag; 2011: 133-140
- Wollny A, Fuchs A, in der Schmitten J et al. Zwischen Nähe und Distanz. Eine Studie zu hausärztlichen Wahrnehmungsweisen von an Demenz erkrankten Personen. Z Allg Med 2010; 86: 425-434
- Connell CM, Boise L, Stuckey JC et al. Attitudes toward the diagnosis and disclosure of dementia among family caregivers and primary care physicians. Gerontologist 2004; 44: 500-507
- Mißlbeck A. Plädoyer für gemeinsame Behandlungspfade. https://www.aerztezeitung.de/Politik/Demenz-Plaedoyer-fuer-gemeinsame-Behandlungspfade-372175.html (letzter Zugriff am 27.09.2020)
- Radisch J, Baumgardt J, Touil E, Moock J, Kawohl W. Demenz – Behandlungspfade für die ambulante integrierte Versorgung. Stuttgart: Kohlhammer; 2015
- Wolf D, Rhein C, Geschke K, Fellgiebel A. Preventable hospitalizations among older patients with cognitive impairments and dementia. Int Psychogeriatr. 2019; 31: 383-391
- Phelan EA, Borson S, Grothaus L, Balch S, Larson EB. Association of incident dementia with hospitalizations. JAMA 2012; 307: 165-72
- Lehmann J, Michalowsky B, Kaczynski A et al. The Impact of Hospitalization on Readmission, Institutionalization, and Mortality of People with Dementia: A Systematic Review and Meta-Analysis. J Alzheimers Dis 2018; 64: 735-749
- Fogg C, Griffiths P, Meredith P, Bridges J. Hospital outcomes of older people with cognitive impairment: An integrative review. Int J Geriatr Psychiatry 2018; 33: 1177-1197
- Kovach C, Simpson MR, Joosse L et al. Comparison of the effectiveness of two protocols for treating nursing home residents with advanced dementia. Res Gerontol Nurs. 2012; 5: 251-263




