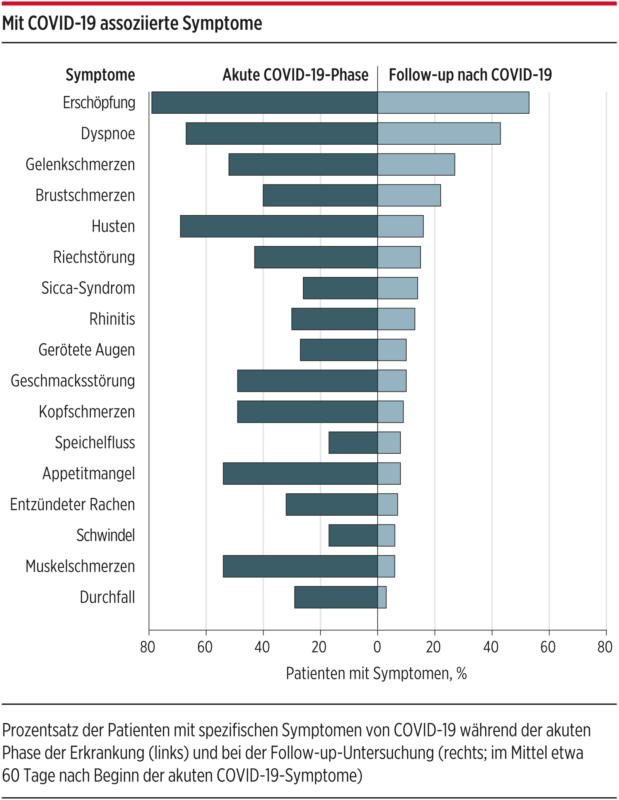
 © The Gemelli Against COVID-19 Post-Acute Care Study Group. Persistent Symptoms in Patients After Acute COVID-19. Research Letter. JAMA Online; eigene Übersetzung
© The Gemelli Against COVID-19 Post-Acute Care Study Group. Persistent Symptoms in Patients After Acute COVID-19. Research Letter. JAMA Online; eigene Übersetzung
Zwei Studien finden Folgeschäden am Herzen
An der Uniklinik Frankfurt wurden kardiale Kernspintomogramme von 100 Patienten zwei Monate nach überstandener SARS-CoV-2-Infektion bzw. von 100 ähnlichen Patienten ohne COVID-19 verglichen [2]. Das Alter betrug im Durchschnitt 49 Jahre und zwei Drittel der COVID-19-Patienten waren nicht stationär behandelt worden.
Nach überstandener SARS-CoV-2-Infektion fand man bei 78 Patienten eine Beteiligung des Myokards (u.a. veränderte native T1- und T2-Zeiten, Gadolinium Enhancement) und bei 60 Zeichen einer fortbestehenden Herzmuskelentzündung. Troponin T (High Sensitivity, hsTNT) war zum Zeitpunkt der Untersuchung in 71 Fällen positiv und in 5 deutlich erhöht. Myokardbiopsien bei Patienten mit schwerwiegenden Befunden zeigten eine aktive lymphozytäre Entzündung. Ferner wiesen die COVID-19-Rekonvaleszenten eine niedrigere linksventrikuläre Auswurffraktion, ein größeres linksventrikuläres Volumen und eine höhere linksventrikuläre Muskelmasse auf.
In einer Autopsiestudie an 39 Patienten, die einer Infektion mit SARS-CoV-2 erlegen waren (Durchschnittsalter: 85 Jahre), wiesen Forscher der Uniklinik Hamburg bei 24 das Virus im Myokard nach [3]. Sie konnten aber keine Einwanderung von Entzündungszellen im Sinn einer Myokarditis beobachten. Obwohl bei einem Befall des Myokards mit SARS-CoV-2 akut keine Myokarditis auftrete, seien die Langzeitfolgen noch ungeklärt, warnen die Autoren.
Neurologische Komplikationen selten, aber folgenschwer
Eine Arbeitsgruppe in Liverpool wertete rund 900 Fallberichte und Angaben zu neurologischen Komplikationen unter COVID-19 aus [4]. Sie fand, dass selbst Patienten ohne bzw. mit nur leichten Atemwegssymptomen betroffen sein können.
Zu den neurologischen Manifestationen gehörten unter anderem Enzephalitis, akute disseminierte Enzephalomyelitis (ADEM) und Guillain-Barré-Syndrom. Als weitere wichtige Komplikation von COVID-19 zeichneten sich Schlaganfälle durch vaskuläre Ereignisse ab, die in Verbindung mit einer entzündungsbedingten Hyperkoagulabilität durch eine Erhöhung von CRP, D-Dimeren und Ferritin steht.
Die britischen Forscher vermuten, dass der Anteil von COVID-19-Patienten mit solchen neurologischen Komplikationen klein bleiben werde, im Einzelfall jedoch schwere Folgeschäden zurückbleiben könnten. Eine Herausforderung werde das Erkennen neurologischer Komplikationen bei Patienten mit asymptomatischer oder nur leichter Infektion mit SARS-CoV-2 sein. Erschwerend komme hinzu, dass die Latenz bis zur Manifestation der neurologischen Schäden mehrere Wochen betragen könne.
Mehr und schwerere ischämische Schlaganfälle
In New York wurde die Schlaganfallinzidenz hospitalisierter (mit und ohne Intensivbehandlung) COVID-19-Patienten und solchen, die in den Jahren 2016–2018 wegen einer schweren Influenza stationär aufgenommen worden waren, verglichen [5]. Dabei berücksichtigten die Forscher etwa das Alter der Patienten und Begleitfaktoren. Unter den rund 1900 aktuellen COVID-19-Patienten betrug die Inzidenz ischämischer Schlaganfälle 1,6 Prozent, bei den etwa 1500 Influenzapatienten nur 0,2 Prozent.
Eine griechische Studie fand darüber hinaus heraus, dass ein ischämischer Schlaganfall unter COVID-19 häufiger tödlich verläuft und einen höheren Grad an funktioneller Beeinträchtigung hinterlässt als ein Insult, der nicht im Zusammenhang mit COVID-19 steht [6]. Weitere Studien hierzu seien nach Ansicht der Autoren nötig, um die Interventionsmöglichkeiten durch eine Rekanalisationsbehandlung zu erforschen.
Akute Nierenschädigung verschlechtert Prognose
Bei der Durchsicht der Daten von über 13.000 Patienten mit bestätigter SARS-CoV-2-Infektion (die meisten davon stationär behandelt) fand man bei etwa 17 Prozent eine akute Nierenschädigung [7]. Diese ist definiert als Anstieg des Serumkreatinins um mindestens 0,3 mg/dl innerhalb von 48 Stunden bzw. auf das mehr als 1,5-Fache des Ausgangswerts von vor 7 Tagen oder ein Urinvolumen weniger als 0,5 ml/kg Körpergewicht pro Stunde über 6 Stunden.
Bei 77 Prozent der Patienten mit akuter Nierenschädigung verlief die Infektion schwer, 52 Prozent starben. Insgesamt war die Sterblichkeit deutlich erhöht, wenn eine akute Nierenschädigung nachgewiesen wurde. Etwa 5 Prozent aller Patienten dieser Auswertung benötigten eine Nierenersatztherapie. Denkbar ist, dass vor allem bei jüngeren Patienten die Nierenbeeinträchtigung zunächst nicht bemerkt wird und die Folgen erst mit zunehmendem Alter erkennbar werden.
Patienten mit Post-COVID-Syndrom ernst nehmen
Auf einer Online-Pressekonferenz der Deutschen Gesellschaft für Innere Medizin (DGIM) erinnerte Prof. Tobias Welte von der Medizinischen Hochschule Hannover daran, dass viele Menschen nach überstandener Infektion immer noch unter Beschwerden leiden. Zu diesem Post-COVID-Syndrom gehören vor allem Mattigkeit (Fatigue) und Belastungsintoleranz, obwohl keine Befunde an Herz oder Lungen erhoben werden können. Wichtig sei hier vor allem eine gute Nachbetreuung. Und man müsse, so Welte, die Patienten ernst nehmen.
Quellen
- The Gemelli Against COVID-19 Post-Acute Care Study Group. Persistent Symptoms in Patients After Acute COVID-19. Research Letter. JAMA Online.
- Puntmann VO et al. Outcomes of Cardiovascular Magnetic Resonance Imaging in Patients Recently Recovered From Coronavirus Disease 2019 (COVID-19). JAMA Cardiology Online (July 27, 2020)
- Lindner D et al. Association of Cardiac Infection With SARS-CoV-2 in Confirmed COVID-19 Autopsy Cases. JAMA Cardiology Online (July 27, 2020)
- Ellul M et al. Neurological associations of COVID-19. Lancet Neurol 2020 Online.
- Merkler AE et al. Risk of Ischemic Stroke in Patients With Coronavirus Disease 2019 (COVID-19) vs Patients With Influenza. JAMA Neurology Online (July 2, 2020).
- Ntaios G et al. Characteristics and Outcomes in Patients With COVID-19 and Acute Ischemic Stroke. The Global COVID-19 Stroke Registry. Stroke Online (July 9, 2020).
- Robbins-Juarez SH et al. Outcomes for Patients With COVID-19 and Acute Kidney Injury: A Systematic Review and Meta-Analysis. Kidney International Reports Online, June 25 2020.


