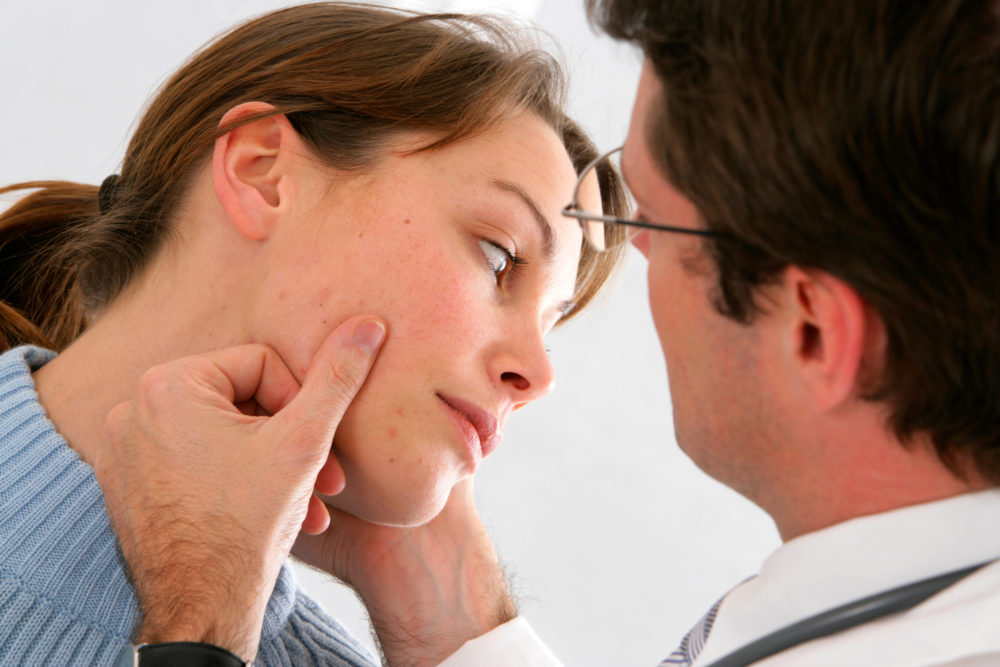
Die Acne vulgaris ist durch das Auftreten von Mitessern (Komedonen), Knötchen (Papeln) und Eiterbläschen (Pusteln) in talgdrüsenreichen Hautregionen an Gesicht (T-Zone), Dekolleté und Rücken gekennzeichnet. Man unterscheidet offene Mitesser (Blackheads mit dunkler Färbung durch Melanin) und geschlossene Mitesser (Whiteheads), die mit einer kompakten Mischung aus Talg, Korneozyten und Bakterien, vor allem Propionibacterium acnes, gefüllt sind. Während die weißen bis hellgelben Whiteheads mit einer Epithelschicht bedeckt sind, zeigen sich Blackheads zur Hautoberfläche hin offen.
Die Prävalenz der Akne liegt zwischen dem 15. und 18. Lebensjahr bei etwa 90 Prozent. Bei den meisten Betroffenen erfolgt nach der Pubertät eine spontane Remission der Hauterscheinungen, bei 2 bis 7 Prozent der Betroffenen bleiben Narben zurück [1].
Medikamentös bedingte Akne
Als mögliche Ursache einer Medikamenten-akne bei Erwachsenen wurden unter anderem Arzneistoffe mit Halogenatomen verantwortlich gemacht.
Tumortherapeutika
Das akneiforme Exanthem ist die häufigste Nebenwirkung der gegen den epidermalen Wachstumsfaktorrezeptor EGFR gerichteten Tumortherapien (EGFR-Inhibitoren). Es handelt sich um einen Wirkstoffklasseneffekt. Das durch anti-EGFR-Therapien induzierte papulopustulöse Exanthem wird im angloamerikanischen Sprachraum als “Rash” bezeichnet. Für Cetuximab und Erlotinib ist eine positive Korrelation des akneiformen Exanthems mit dem Tumoransprechen bzw. dem Gesamtüberleben nachgewiesen. Die Akzeptanz der Therapie (und des Exanthems) kann durch entsprechende Information des Patienten über diesen Zusammenhang gesteigert werden.
Die Art der durch den EGFR-Inhibitor induzierten Hautreaktionen variiert in Abhängigkeit von der Therapiedauer. Man unterscheidet EGFR-Inhibitor-induzierte Hautreaktionen der frühen Phase (bis ca. vier Wochen nach Beginn der Behandlung) und der späten Phase (ab etwa fünfter Therapiewoche). Das Spektrum der Hautreaktionen reicht von lokalisierten Erythemen bis hin zu generalisierten papulopustulösen Exanthemen und schließt in der späten Phase auch die Xerosis cutis (trockene Haut), z.T. verbunden mit einem ausgeprägten Juckreiz (Pruritus), schmerzhafte Fissuren an den Fingerkuppen und Zehen, Nagel- und Nagelbettveränderungen sowie Haar- und Wimpernveränderungen ein.
Etwa vier bis sechs Wochen nach dem Absetzen der Anti-EGFR-Therapie kommt es in der Regel zu einer vollständigen Ausheilung. Die Hautveränderungen heilen meist ohne Restsymptome, insbesondere ohne Narbenbildung, ab.
Hautreaktionen treten bei 40 bis 90 Prozent aller mit einem EGFR-Inhibitor behandelten Patienten auf. Die Inzidenz des Rash bei einer Behandlung mit einem Tyrosinkinase-Inhibitor ist geringer. 30 bis 80 Prozent der behandelten Patienten entwickeln eine Hautreaktion. Bei HER2-/ErbB2-Inhibitoren wie z.B. Trastuzumab werden kutane Nebenwirkungen nicht beobachtet. Tabelle 1 zeigt die Schwere und Häufigkeit des Rash bei ausgewählten Tumortherapeutika. Exantheme der Grade 3 und 4 sind schwere bis lebensbedrohliche Hautreaktionen [2].
Monoklonale Antikörper enthalten kein Halogen im Molekül. Vandetinib enthält die Halogene Brom und Fluor, Gefitinib, Afatinib und Lapatinib enthalten Fluor und Chlor, Erlotinib ist halogenfrei.
Glukokortikoide
Die Steroid-Akne ist vielfach beschrieben. Die androgenen Effekte von Glukokortikoiden führen zu Hautunreinheiten. Denkbar ist auch eine Begünstigung der Besiedelung durch Propionibacterium acnes, da Glukokortikoide die Aktivierung des Immunsystems unterdrücken. Die Häufigkeit der Steroid-Akne ist unklar und das Auftreten individuell.
Cloprednol enthält ein Chloratom. Betamethason, Dexamethason, Fluocortolon und Triamcinolon enthalten jeweils ein Fluoratom. Alle anderen Glukokortiko-ide sind halogenfrei [3].
Androgene
Als Androgene bezeichnet man die Gruppe der männlichen Sexualhormone. Die folgenden Androgene werden mit der Entstehung von Akne in Verbindung gebracht: Dehydroepiandrosteron (DHEA), Androstendion (ASD), Testosteron (T) und dessen biologisch aktiver Metabolit Dihydrotestosteron (DHT).
Eine dänische Studie aus dem Jahr 2000 liefert Einblicke in den Zusammenhang zwischen Akne und Androgenen. Bei den Probanden handelte es sich um Männer und Frauen, die sich einer Geschlechtsumwandlung unterzogen und im Zuge dieser mit Hormonen behandelt wurden. Während sich bei jenen Probanden, die mit weiblichen Sexualhormonen behandelt wurden, die Akne besserte, verschlechterte sich der Hautzustand bei jenen, die mit Androgenen behandelt wurden. Von ihnen litten zu Beginn der Studie lediglich 31 Prozent an Akne, während es am Ende 94 Prozent waren.
Eine Akne tritt vermehrt auch bei Bodybuildern auf, die anabole Steroide zu sich nehmen, sowie bei Menschen, die an Tumoren leiden, die mit einem erhöhten Androgenspiegel einhergehen [4]. Die oben erwähnten Hormone enthalten keine Halogene in den Molekülen.
Natrium-Kanalblocker
Phenytoin wird zur Behandlung der Epilepsie eingesetzt. Es hat eine lange Halbwertszeit von 20 von 60 Stunden. Entgegen vieler Lehrbücher, die Phenytoin als Beispiel für die Auslösung akneiformer Exantheme aufführen, ist diese Nebenwirkung in den Fachinformationen nicht erwähnt. Phenytoin ist ebenfalls halogenfrei.
Lithium
Die Fachinformationen führen Akne oder akneiforme Ausschläge als eine sehr seltene Nebenwirkung auf (< 1:10000) [6].
Antibiotika
Obwohl in mehreren Artikeln Tetracycline und Streptomycin als Auslöser einer Acne medikamentosa genannt werden, sind weder in den Fachinformation, in den Datenbanken der europäischen Arzneimittelagentur (EMA) und des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) noch in der Online-Literaturdatenbank PubMed Meldungen zu finden, die eine Assoziation von Antibiotika mit akneiformen Hautveränderungen dokumentieren.
Isoniazid, das zur Behandlung der Tuberkulose eingesetzt wird, verursacht akneiforme Exantheme, besonders bei jüngeren Patienten. Die Fachinformation gibt hier keine Häufigkeit an. Zwei großen Studien zufolge liegt diese bei 1,42 bis 2,5 Prozent [5]. Isoniazid enthält kein Halogen im Molekül.
Literatur beim Verfasser
Mögliche Interessenkonflikte: Der Autor hat keine deklariert.