Die Thrombophlebitis, auch als oberflächliche Venenthrombose (OVT) oder Oberflächenthrombose bezeichnet, kann zur Quelle einer lebensbedrohlichen Lungenembolie werden. Sie gehört zum Formenkreis der thromboembolischen Erkrankungen, die in ihrer Genese auf der Virchowschen Trias (Verlangsamung des Blutflusses, Endothelalteration und Veränderung der Viskosität mit zunehmender Gerinnungsneigung) basieren. Aufgrund der inflammatorischen Aspekte der thrombotischen Genese hat sie eine besondere Bedeutung.
90 Prozent der oberflächlichen Venenthrombose lassen sich auf eine Varikose zurückführen. Etwa 8,5 Prozent finden sich in gesunden Venen bei vielfältigen Grunderkrankungen mit inflammatorischer Potenz. 1,8 Prozent treten als Thrombophlebitis saltans auf. Selten ist die sklerosierende Phlebitis mit 0,3 Prozent.
Varikose und Stase bedingen einander. Je großlumiger die Varizen und je geringer die Mobilität des Varizenträgers, desto langsamer der Blutfluss. Endothelaggressive Mediatoren führen zur Endothelalteration und zur Thrombusbildung. Inflammatorisch aktive Faktoren nehmen direkten Einfluss auf die Gerinnbarkeit des Blutes. Es kommt zu einem primär parietal bezogenen Entzündungsprozess mit dermo-epidermaler Gewebereaktion, gefolgt von venöser Hypertension und Stase, Endothelschädigung und Koagulation.
Die oberflächliche Venenthrombose in einer gesunden Vene ist dagegen von einer verdickten Intima mit Fibroblastenproliferation und überschießender Mediafibrose gekennzeichnet. Die dominierenden klinischen Faktoren sind hier der primäre Entzündungsprozess und der sekundäre Thrombus.
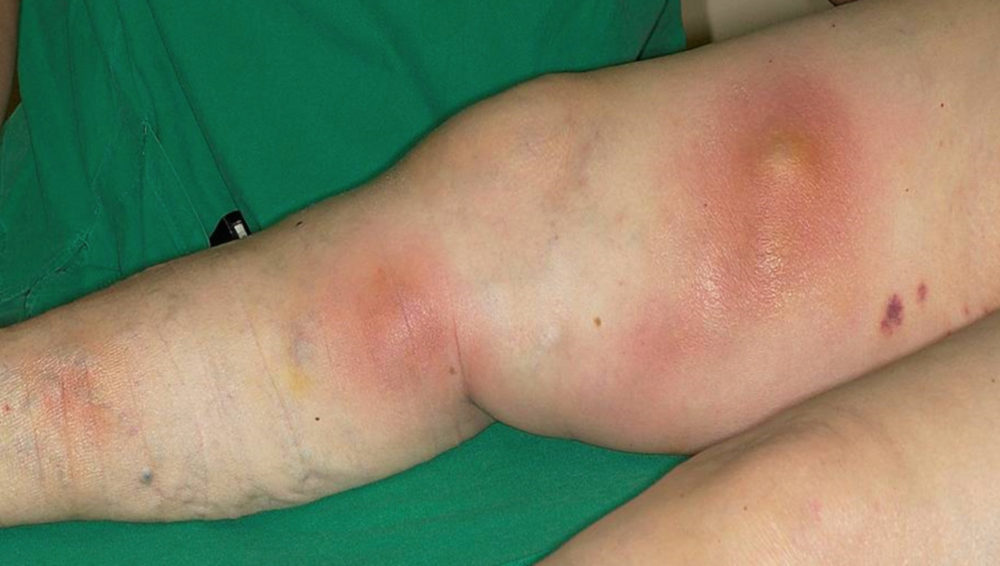
© privat Abb. 2: Oberflächenthrombose am linken Arm bei primär chronischer Polyarthritis (pcP).
Klinik
Die oberflächliche Venenthrombose imponiert durch die vier Merkmale Dolor, Calor, Rubor und Tumor. Die Schwellung kann bei einer oberflächliche Venenthrombose in einer normalen Vene fehlen. Hier ist die Verwechslung mit einer Lymphangitis möglich. Am häufigsten betroffen sind die Vena saphena magna mit 60 bis 80 Prozent und die Vena saphena parva mit 10 bis 20 Prozent.
Die oberflächliche Venenthrombose kann regional auftreten, längere Venenstränge oder die Stammvenen befallen und über die Perforansvenen oder die Crossenregion zu einer Beteiligung des tiefen Venensystems führen. Durch die gesteigerte Thrombinaktivierung können Thrombosen des tiefen Venensystems initiiert werden.
Kritisch ist eine Thrombose der Stammvenen, die sich näher als 3 cm am Crossenbereich befindet. Hier handelt es sich um eine Notfallsituation, da sich lösende Thromben einen direkten Zugang zur Lunge hätten.
Komplikationen treten bei der oberflächlichen Venenthrombose gehäuft bei Patienten mit Risikofaktoren wie beidseitiger Thrombophlebitis, Alter über 60 Jahre, männlichem Geschlecht, tiefer Venenthrombose in der Anamnese, Immobilisierung, Infektion, Adipositas mit einem Body-Mass-Index über 30 kg/m2, ausgeprägter venöser Insuffizienz, Thrombophilie und Malignom auf.
© privat Abb. 3: Einwachsender Thrombus an der Saphena-Mündung
Diagnostik
Die Ausdehnung der oberflächlichen Venenthrombose nach proximal, distal sowie in die Tiefe ist nur mit der Sonografie sicher darstellbar. Beurteilt werden muss ein Überschreiten der Crossengrenzen durch den Thrombus, die Entwicklung einer “Knopflochthrombose” bei Perforansvenen und der Rückbildungsstatus nach der Therapie. Die Kompressions- und Duplexsonografie sind hier Goldstandard. Folgende Punkte sollten berücksichtigt werden:
Thrombuslänge über 5 cm
Thrombusnähe zur Crosse (über 3 cm)
Potenzieller Übergang in eine tiefe Venenthrombose
Die D-Dimere spielen bei der oberflächlichen Venenthrombose dagegen nur eine untergeordnete Rolle. Sie sind unzuverlässig, häufig negativ und auch bei der Stammvenenthrombose nicht aussagefähig.
Aktionsbündnis Thrombose
Das Aktionsbündnis Thrombose initiiert eine Aufklärungskampagne, um auf die Risiken von Venenthrombosen und Lungenembolien hinzuweisen.
Weitere Informationen:
www.risiko-thrombose.de
Es empfiehlt sich, eine Ganzkörperuntersuchung durchzuführen, da oberflächliche Venenthrombosen zu 5 bis 10 Prozent auch bilateral vorkommen (Malignome!).
Bei den ca. 10 Prozent der Thrombophlebitiden primär entzündlicher Genese (gesunde Venen) besteht der Bedarf einer intensivierten Anamnese und einer differenzierten Abklärung. Hier müssen Ursachen wie Malignome, Autoimmunerkrankungen, Morbus Behcet, Morbus Mondor, Endangiitis obliterans, Thrombophilie, Hyperkoagulabilität, gefäßreizende Agenzien (Medikamente, Chemikalien, Narkotika), entzündliche Grunderkrankungen und mechanische Reize in Erwägung gezogen werden. Hier können später differenzierte Überlegungen in Bezug auf eine individualisierte Therapie sinnvoll sein.
In unklaren Fällen einer oberflächlichen Venenthrombose, z. B. bei einer Phlebitis saltans oder bei Therapieresistenz, kann eine gezielte Probeexzision hilfreich sein und zur Abklärung der Ursache beitragen.
Abb. 4: Behandlung der Oberflächenthrombose
Therapie
Eine oberflächliche Venenthrombose wird leitlinienkonform nach dem in Abb. 4 dargestellten Algorithmus behandelt. Die 4- bis 6-wöchige Therapie mit Fondaparinux hat sich international durchgesetzt, obwohl die Kosten hierfür nicht unerheblich sind. In einer Vergleichsstudie mit 2,5 mg Fonda-parinux gegen 10 mg Rivaroxaban, jeweils 1 x täglich, konnte sich das direkte orale Antikoagulans (DOAK) Rivaroxaban nicht durchsetzen. DOAK sind bei Thrombophlebitis weiterhin nicht zugelassen.
Beim Einsatz niedermolekularer Heparine anstelle von Fondaparinux sollte mindestens eine halbtherapeutische Dosierung, auf keinen Fall eine Prophylaxedosis gewählt werden. Die Therapie mit niedermolekularen Heparinen sollte 30 Tage dauern.
Eine oberflächliche Venenthrombose in einer Stammvene mit Einsprossen des Thrombus in das Leitvenensystem ist eine Notfall- indikation. Die Leitlinien empfehlen hier, nach Beendigung der therapeutischen Antikoagulation und Abklingen der akuten Symptomatik die Stammvarikose operativ oder endoluminal zu sanieren. Eine oberflächliche Venenthrombose einer Stammvene bis in Crossennähe sollte drei Monate lang mit einem niedermolekularen Heparin in therapeutischer Dosierung behandelt werden.
Begleitend zu allen Maßnahmen wird eine suffiziente Kompressionstherapie mit Verbänden oder Stümpfen über etwa drei Monate empfohlen.
Thromben bilden sich manchmal spontan innerhalb weniger Tage oder aber erst nach Wochen zurück. Der diesbezügliche sonografische Befund sollte die empfohlene Therapiedauer nicht beeinflussen.
Ein Wiederaufflammen einer oberflächlichen Venenthrombose nach der Therapie kann durch eine zu kurze Therapiedauer bedingt sein oder durch einen noch vorhandenen auslösenden Faktor wie eine Varikose, die beseitigt werden kann, oder eine begünstigende Grunderkrankung mit inflammatorischem Potenzial. Im letzteren Fall kann eine noch längere Therapiedauer erforderlich sein.
Fazit
Viele Fragen bezüglich des optimalen Therapieregimes der oberflächlichen Venenthrombose und deren Behandlungsdauer sind offen. Klar ist, dass bei einer Thrombophlebitis ab einer Ausdehnung über fünf cm Länge die alleinige Behandlung mit topischen Maßnahmen und NSAR nicht mehr ausreicht, zumal auch bei längerer Anwendung gastrische Komplikationen bis hin zu Blutungen nicht auszuschließen sind. Dann kommen Fondaparinux oder niedermolekulare Heparine zum Einsatz.
Literatur bei der Verfasserin.
Mögliche Interessenkonflikte: Die Autorin hat keine deklariert.
Robert Koch-Institut
4 Millionen Menschen mit Seltener Erkrankung
Krücken, Rollator & Co
Wiederverwertbare Hilfsmittel: Nur 33 Prozent gehen zurück
Epidemiologie
Weißbuch Lunge 2023 erschienen
Sie haben noch kein Passwort?
Gleich registrieren ...
Für Hausärzte, VERAH® und ÄiW (Allgemeinmedizin und Innere Medizin mit hausärztlichem
Schwerpunkt) ist der Zugang immer kostenfrei.
Mitglieder der Landesverbände im Deutschen Hausärzteverband profitieren außerdem von zahlreichen Extras.