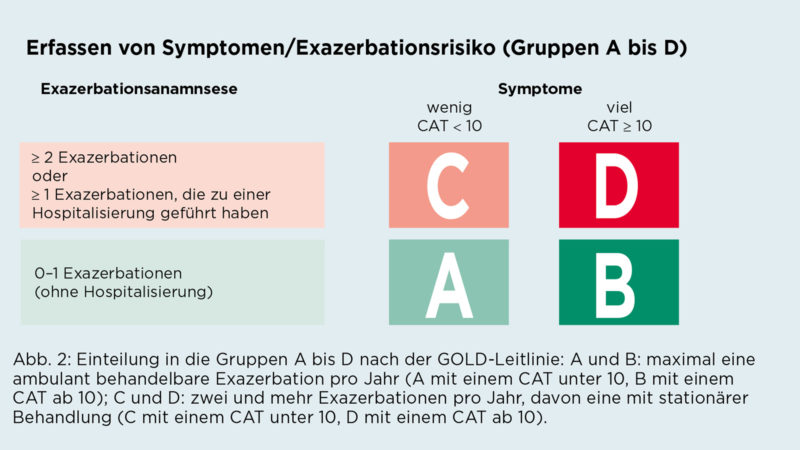
Abb. 2: Erfassen von Symptomen/Exazerbationsrisiko (Gruppen A bis D)
Wann wird Roflumilast eingesetzt?
Der spezifische PDE-4-Hemmer ist zugelassen als zusätzliches Präparat, das heißt on top, wenn Anticholinergikum plus Beta-2-Sympathomimetikum nicht ausreichend wirksam sind und eine chronische Bronchitis besteht sowie häufig Exazerbationen auftreten. Problem sind die gastrointestinalen Nebenwirkungen, vor allem Übelkeit und Erbrechen. Es wird daher empfohlen, mit der subtherapeutischen Tagesdosis von 250 Mikrogramm zu beginnen und erst nach vier Wochen auf 500 Mikrogramm zu steigern.
Wann sind inhalative Kortikoide (ICS) indiziert?
ICS wirken nicht bronchodilatativ, sondern nur antientzündlich. Dadurch können sie die Exazerbationsrate verringern. GOLD empfiehlt ICS nur für Patienten mit Grad C oder D, also mindestens zwei Exazerbationen pro Jahr.
Wann kommt die Tripeltherapie aus langwirksamem Anticholinergikum, Beta-2-Sympathomimetikum und ICS infrage?
Ich würde sie nur Patienten mit häufigen Exazerbationen verordnen, das heißt mehr als eine schwere pro Jahr mit Krankenhausaufenthalt oder zwei oder mehr, die ambulant behandelt werden können. Ich sehe die Gefahr, dass man die Tripeltherapie in der Praxis gerne nach dem Motto “viel hilft viel” einsetzt. Der Zusatznutzen des ICS auf die Lebensqualität und die Exazerbationsrate ist aber eher gering. Meiner Erfahrung nach hat die Tripeltherapie ihren Stellenwert vor allem in der Gruppe D, in Ausnahmefällen auch in C.
Worin besteht die Therapie der akuten Exazerbation?
Man beginnt mit einer Kombination aus kurzwirksamen Bronchodilatatoren. Reicht der Effekt nicht aus, wird für fünf bis sieben Tage hochdosiert ein systemisches Kortikoid verabreicht, das heißt 50 mg Prednisolonäquivalent/Tag. Liegt eine infektbedingte Exazerbation mit eitrigem Auswurf vor, eventuell mit Fieber, oder besteht Verdacht auf eine zusätzliche Pneumonie, sollte man eine kalkulierte Antibiotikatherapie beginnen und Sputum für ein Antibiogramm gewinnen. Die Entscheidung für Antibiotika hängt unter anderem vom Alter des Patienten, der Schwere der Erkrankung und den Vorerkrankungen ab.
Welche Antibiotika sollen verordnet werden?
Der wahrscheinlichste Keim bei einer Exazerbation oder einer ambulant erworbenen Pneumonie ist Streptococcus pneumoniae, der sich sehr gut mit Amoxicillin beherrschen lässt. Dieses kann mit Clavulansäure kombiniert werden, wenn Risikofaktoren vorliegen wie Alter über 65 Jahre oder schwere Komorbidität. Als Alternative, etwa bei Betalaktamunverträglichkeit, würde man Levofloxacin oder Moxifloxacin einsetzen, in schweren Fällen, das heißt bei Zeichen einer Pneumonie, vielleicht zusätzlich noch ein Makrolid, vor allem wenn atypische Erreger eine Rolle spielen könnten.
Wann sollen Patienten mit akuter Exazerbation stationär eingewiesen werden?
Das hängt vom klinischen Gesamteindruck und der Hypoxie ab. Bestehen Tachypnoe und Tachykardie und liegt die mit einem Pulsoximeter bestimmte Sauerstoffsättigung unter 90 Prozent, sollte schnell ins Krankenhaus eingewiesen werden.
Welchen Stellenwert haben die nicht-medikamentösen Maßnahmen?
Ganz oben steht hier das Aufhören des Rauchens. Man sollte die Patienten dabei auf jeden Fall unterstützen, auch wenn die Rückfallquote hoch ist. Erfahrungsgemäß gelingt die Motivation besser, wenn es den Patienten sehr schlecht geht. Wichtig ist ferner, dass die Patienten sich mobilisieren und zum Beispiel an Lungensportgruppen teilnehmen. Das hat auch einen positiven Effekt auf die Lebensqualität. Großen Nutzen haben darüber hinaus Reha-Maßnahmen, auch schon bei mittelschwerer COPD. Eine stationäre Reha sollte unbedingt durch ambulante Maßnahmen fortgesetzt werden, um den erreichten Fortschritt zu erhalten.
Wie wichtig sind wiederholte Schulungen über die richtige Anwendung der Inhalationsgeräte?
Extrem wichtig, denn das beste Medikament wirkt nicht, wenn es seinen Zielort nicht erreicht. Die Deutsche Atemwegsliga stellt auf ihrer Homepage und auf Youtube Demonstrationsvideos zu allen verfügbaren Inhalern bereit. Ein Problem können in der Praxis Rabattverträge sein. Um einen Austausch gegen ein anders zu bedienendes Gerät zu verhindern, sollte das Kreuz bei Aut idem gesetzt werden. Auf jeden Fall muss bei einem Wechsel des Inhalers nachgeschult werden.
Vielen Dank für das Gespräch.

