In Deutschland wie auch in den meisten Industrienationen leiden ca. 10 Prozent aller Kinder an Asthma bronchiale. In 70 Prozent der Fälle beginnt die Erkrankung vor dem 5. Lebensjahr. Dank der verfügbaren Medikation leiden nur 4 bis 5 Prozent aller Asthmakinder unter schwerem Asthma.
Das kindliche Asthma hat eine recht hohe Remissionsrate – ca. 60 Prozent aller von Asthma betroffenen Kinder sind bis zum Ende der Grundschulzeit frei von Symptomen. Davon bleibt die Hälfte auf Dauer symptomfrei, die andere Hälfte wird im späteren Erwachsenenleben erneut symptomatisch.
Ursachen
Asthma bronchiale ist sowohl bei Erwachsenen als auch bei Kindern eine heterogene, multifaktorielle, meist chronisch-entzündliche Erkrankung der Atemwege. Je nach Ursache unterscheidet man verschiedene Asthmaformen:
- Allergisches (extrinsisches) Asthma
- Nichtallergisches (intrinsisches) Asthma
- Gemischtförmiges Asthma
Allergien sind der stärkste prädisponierende Faktor für die Entwicklung von Asthma im Kindesalter. Häufige Infekte im Kindesalter können den Verlauf eines eigentlich allergischen Asthmas negativ beeinflussen.
Diagnose
Neben einer ausführlichen und sorgfältigen Anamnese ist die körperliche Untersuchung und hier insbesondere die Auskultation der wichtigste Bestandteil der Diagnostik. Die charakteristischen Befunde sind respiratorische Symptome wie Husten, Luftnot und Brustenge.
Auskultatorisch imponieren trockene Atemnebengeräusche wie Giemen und Brummen in der Exspiration. Juguläre und subkostale Einziehungen sind vor allem bei Kindern häufig zu sehen und zeigen die Luftnot an.
Ein Lungenfunktionstest wie die Spirometrie ist bei Kindern ab dem 6. Lebensjahr bei guter Mitarbeit möglich. Dann gilt wie bei erwachsenen Asthmatikern der Reversibilitätstest als pathognomonisch.
Wenn sich die vorher pathologisch deformierte Flussvolumenkurve nach der Inhalation eines bronchienerweiternden Medikaments normalisiert, bestätigt das die Verdachtsdiagnose Asthma bronchiale. Bei Kleinkindern muss man sich auf die Auskultation verlassen, um die Reversibilität der bronchialen Obstruktion nachzuweisen.
Ein kindliches Asthma bronchiale ist zu vermuten, wenn
- drei oder mehr asthmatypische Episoden im letzten Jahr aufgetreten sind,
- ein stationärer Aufenthalt wegen Symptomen einer Atemwegsobstruktion erforderlich war,
- wiederholt giemende Atemgeräusche und/oder trockener Husten ohne Infekt, ins- besondere bei körperlicher Anstrengung auftreten,
- ein Therapieversuch mit Asthmamedikamenten erfolgreich ist,
- eine Sensibilisierung auf Allergene bekannt ist.
Von Asthma zu unterscheiden sind häufige obstruktive Bronchitiden im Säuglings- und Kleinstkindalter. Diese treten bei vielen Kindern später nicht mehr auf. Bei einigen entwickelt sich jedoch bereits im frühen Kindesalter ein Asthma, sodass es manchmal schwierig erscheint, harmlose virale Infekte mit bronchialer Obstruktion von einem manifesten Asthma zu unterscheiden. Häufig lässt sich die Diagnose erst im Verlauf stellen.
Stufentherapie
Wie bei Erwachsenen besteht die medikamentöse Therapie des Asthmas auch bei Kindern in der Gabe von bronchienerweiternden Medikamenten (Reliever) und entzündungshemmenden Medikamenten (Controller). Bronchienerweiternde Medikamente mit kurzer Wirkung sind SABA (Salbutamol) und SAMA (Ipatropiumbromid). Eine längere Wirkung zeigen LABA (Formeterol, Salmeterol u. a.) und LAMA (Tiotropium). Entzündungshemmend wirken Kortikosteroide und wahrscheinlich auch Leukotrienantagonisten (LTRA; Montelukast).
Wann welche Medikamente einzusetzen sind, lässt sich gut am Stufenschema der Nationalen Versorgungsleitlinie Asthma ablesen (Tabelle 1). Neu ist, dass eine weitere Stufe in die Therapie des kindlichen Asthmas eingefügt wurde. Die Stufe 3 sieht jetzt zunächst ausschließlich die Erhöhung der ICS-Dosis vor. Das Hinzufügen eines LABA wird erst ab Stufe 4 empfohlen.
Eine Langzeitmonotherapie mit einem langwirksamem Beta-2-Agonisten ist jetzt vollständig vom Tisch. LABAs sollten nur noch mit inhalativen Kortikosteroiden (ICS) gegeben werden – und das vorzugweise in fixer Kombination. Obsolet ist bei Kindern der Einsatz von Theophyllin. Auf die Gabe von oralen bronchienerweiternden Medikamenten sollte verzichtet werden.
Die Langzeittherapie mit systemischen Glukokortikoiden gilt als Ultima ratio, ebenso wie die Gabe der neuen Anti-IgE- Antikörper. Kinder, die diese Therapien benötigen, gehören in die Hände von Spezialambulanzen oder niedergelassenen pädiatrischen Pneumologen. Das Stufenschema sieht die Überweisung vom Primärarzt zum Spezialisten ab der Stufe 4 vor.
Therapieziel
Ziel der Asthmatherapie ist die Kontrolle des Asthmas. Kontrolliertes Asthma heißt bei Kindern die vollständige Abwesenheit von Symptomen (Tabelle 2). Ziel der Asthmatherapie muss immer sein, dass das Kind trotz seiner Asthmaerkrankung ein normales Leben führen kann und an allen altersentsprechenden Aktivitäten teilnehmen kann. Das gilt insbesondere für Bewegung und Sport, die in dieser Lebensphase eine besondere Bedeutung für eine gesunde Entwicklung haben.
Intensivierung und Reduktion der Therapie
Bei bislang unbehandelten Patienten mit teilweise kontrolliertem Asthma ist mit der Therapie auf Stufe 2 zu beginnen, bei unbehandelten Patienten mit unkontrolliertem Asthma auf Stufe 3.
Liegt ein gut kontrolliertes Asthma für mindestens 3 Monate vor, kann man eine Therapiereduktion erwägen und den Patienten in 3 Monaten wieder einbestellen.
Bei teilweise kontrolliertem und unkontrolliertem Asthma sind diverse Ansatzpunkte zu überlegen: Wie steht es um die Therapieadhärenz oder die Inhalationstechnik? Wie ist es um die Umweltkontrolle bestellt? Liegt eine Allergie vor oder könnte eine Schulung helfen? Bis die Asthmakontrolle erreicht wird, muss eine Therapieintensivierung eingeleitet werden. Ein Patient unter intensivierter Therapie ist innerhalb von 4 Wochen erneut zu kontrollieren.
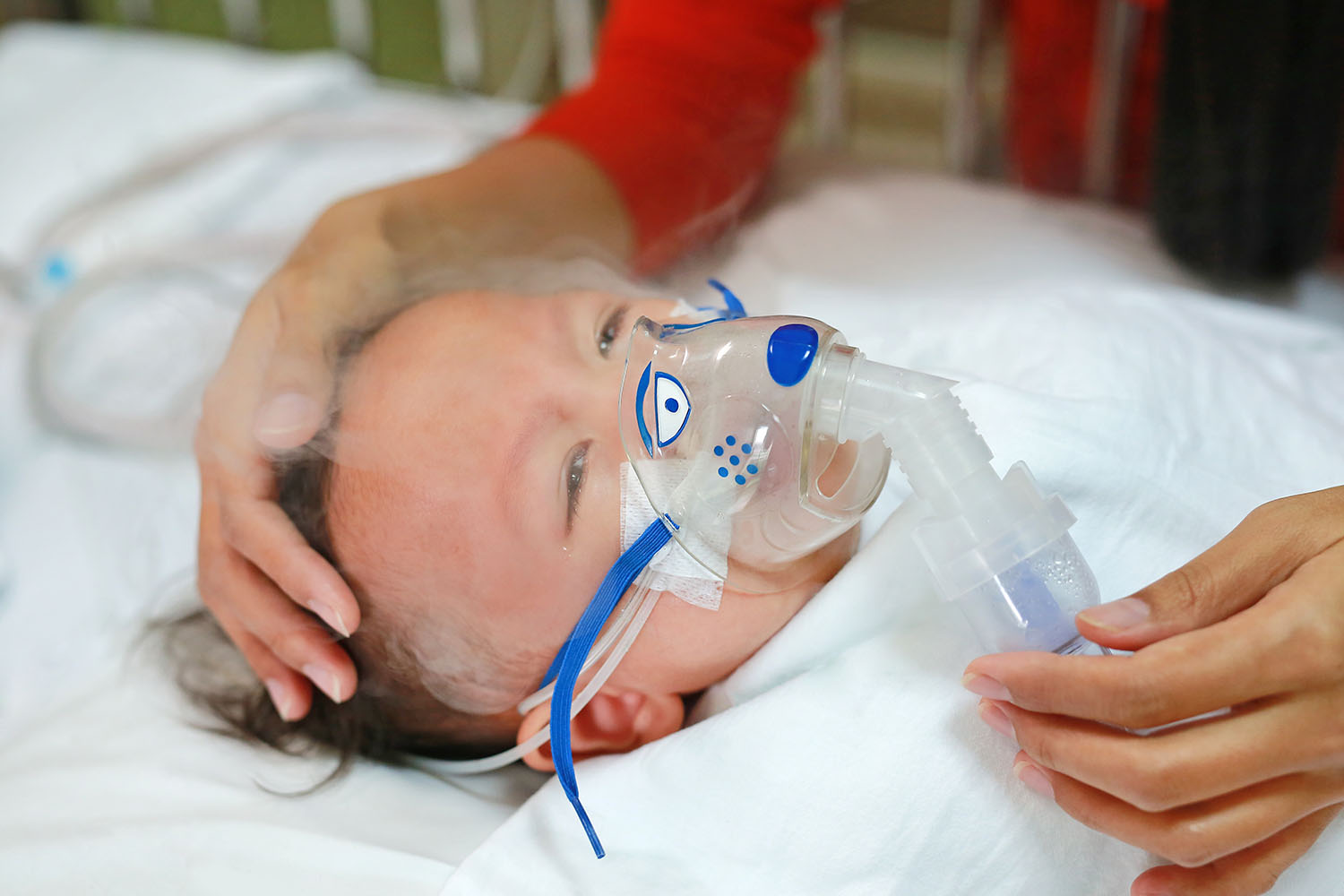
Richtiges Inhalieren
Der Erfolg der Asthmatherapie hängt auch von der richtigen Technik des Inhalierens ab. Kinder sollen bis zum Schulalter Dosieraerosole mit einem Spacer als Inhalierhilfe verwenden. Kleine Kinder benötigen zunächst eine Gesichtsmaske. Die Umstellung auf das Inhalieren mit einem Mundstück sollte so bald wie möglich erfolgen.
Meist gelingt das bereits bei fünfjährigen Kindern. Ältere Schulkinder können dann auf die Pulverinhalation wechseln. Verschiedene Medikamente sollten über das gleiche Inhaliersystem zu nutzen sein, damit die Handhabung nicht unnötig verkompliziert wird.
Tipp: Machen Sie sich mit 1 oder 2 Inhaliersystemen vertraut, haben Sie möglichst einen Spacer in Ihrem Sprechzimmer, damit Sie den Eltern die Handhabung gleich vor Ort demonstrieren können.
Asthmaschulung, Allergiediagnostik, Impfen
Asthmaschulungen für Kinder und Eltern haben sich bewährt. Bei unbefriedigender Einstellung sollte man eine Kinder-Rehabili- tationsmaßnahme erwägen, die über die Deutsche Rentenversicherung angeboten wird. Dort finden ebenfalls Asthmaschulungen statt.
Kindern mit allergischem Asthma sollten unbedingt eine Hyposensibilisierungsbehandlung angeboten werden. Dafür stehen verschiedene gut erprobte Medikamente zur Verfügung.
Von großer Bedeutung sind außerdem Impfungen. Asthmakinder sollten unbedingt – neben der üblichen Grundimmunisierung nach STIKO – jedes Jahr eine Impfung gegen Influenza sowie gegen Pneumokokken erhalten.
DMP für Hausärzte
Auch die Langzeitbetreuung von asthmakranken Kindern soll, so die Nationale Versorgungsleitlinie, durch die Primärversorger und damit auch durch die Hausärzte gewährleistet werden. Kinder können seit 2017 ab dem 2. Lebensjahr in das DMP Asthma eingeschrieben werden. Der 3-monatige Rhythmus der Kontrolluntersuchungen garantiert eine regelmäßige kontinuierliche Kontrolle der Symptome und der Therapie des Asthmas. Insbesondere die Inhalationstechnik soll dabei kontrolliert werden.
Fazit
- Inhalative Kortikosteroide sind die Grundlage der medikamentösen Asthmatherapie
- Eine Monotherapie mit LABA oder LAMA sollte nicht erfolgen
- Richtiges Inhalieren ist das A und O der Asthmatherapie
- Asthmakinder sollten gegen Grippe und Pneumokokken geimpft werden
- Kinder können ab dem 2. Lebensjahr in das DMP Asthma eingeschrieben werden – auch beim Hausarzt
Literatur bei der Verfasserin. Mögliche Interessenkonflikte: Die Autorin hat keine deklariert.